ICL・白内障手術 どこを切ってレンズをいれる?
角膜切開と強角膜切開:エビデンスに基づく包括的レビュー 👁️
📋 簡単要約
白内障手術では、眼の中の濁った水晶体を取り除くために小さな切開(傷)を作ります。主な方法は2つあります。
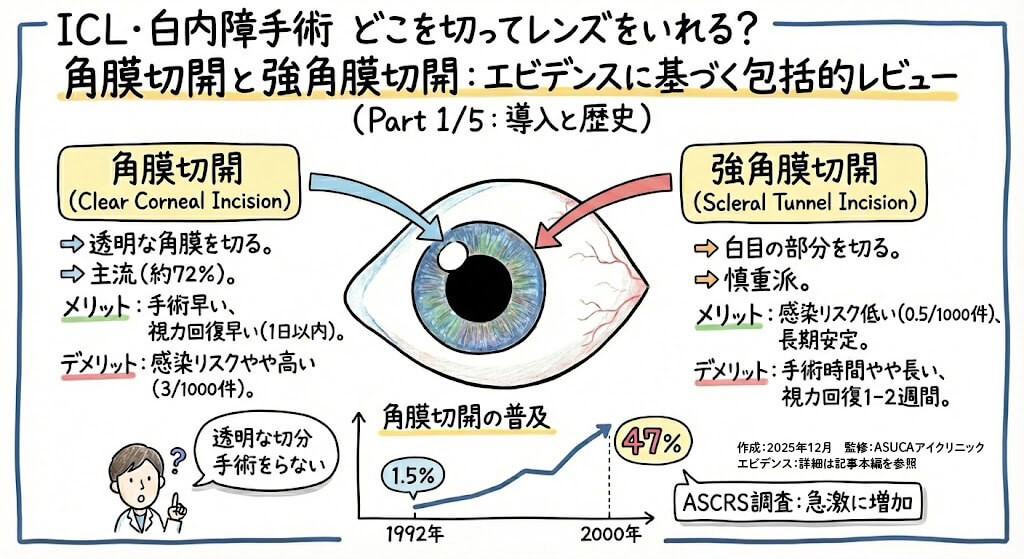
| メリット | 手術が早く終わり、視力回復も早い(多くの場合1日以内) |
|---|---|
| デメリット | まれに感染のリスクがやや高い(1000件中約3件 vs 0.5件) |
| メリット | 感染リスクが低く、長期的に安定 |
|---|---|
| デメリット | 手術時間がやや長く、視力回復に1-2週間 |
現在の状況
世界的に角膜切開が主流(約72%の医師が使用)で、適切な技術で行えば安全性も向上しています。
手術器具の進歩
以前はダイヤモンド製のメスが最良とされていましたが、現在は使い捨ての高精度スチール製メスが切れ味・安全性・経済性で優位となっています。
どちらを選ぶか
患者さんの目の状態、年齢、ライフスタイルに応じて医師が最適な方法を選択します。迅速な回復を希望される場合は角膜切開、より慎重なアプローチを希望される場合は強角膜切開が適している場合があります。
- はじめに 🔬
- 角膜切開(Clear Corneal Incision)の歴史と普及📈
- 角膜切開の利点 ✨
- 強角膜切開(Scleral Tunnel Incision)の特徴🔍
- 切開方法の比較 📋
- 器械・材料の選択 🛠️
- フェムト秒レーザーの展望 🔬
- 創傷閉鎖技術の進歩 🧬
- 最新の切開技術 🆕
- 合併症とその対策 ⚕️
- 地域差と経済的考慮 🌍
- 将来展望 🔮
はじめに 🔬
白内障手術は現代において最も一般的な眼科手術の一つであり、切開方法の選択は手術成功の重要な要因となります。本記事では、エビデンスに基づいて、角膜切開(Clear Corneal Incision: CCI)と強角膜切開(Scleral Tunnel Incision)について詳細に解説します。
角膜切開(Clear Corneal Incision)の歴史と普及📈
角膜切開は1992年に最初に報告され、現代の水晶体乳化吸引術において重要な革新をもたらしました。アメリカ白内障屈折手術学会(ASCRS)の2003年調査によると、72%の回答者が水晶体乳化吸引術で角膜切開を使用していると報告し、この使用率は1992年の1.5%から2000年の47%へと急激に増加しました。
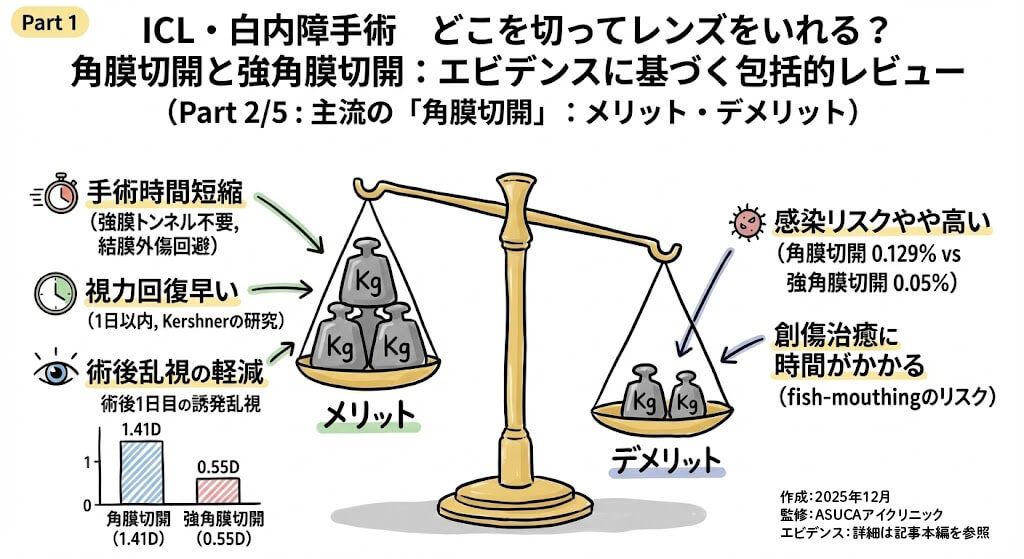
角膜切開の利点 ✨
1. 手術時間の短縮と合併症の軽減
| 利点 | 詳細 |
|---|---|
| 手術時間短縮 | 強膜トンネル作成が不要 |
| 結膜外傷回避 | 結膜の操作が最小限 |
| 出血軽減 | 結膜血管の損傷リスク低下 |
| 麻酔方法 | 点眼麻酔のみで実施可能 |
2. 術後乱視の軽減 📊
| 研究者 | 対象 | 角膜切開による乱視 | 強角膜切開による乱視 | P値 |
|---|---|---|---|---|
| Bar-Sela & Spiere (2006) | 小児67眼 | 低値 | 高値 | <0.05 |
| Bilinska et al. (2004) | 成人90名 | 0.71D | 0.95-1.08D | <0.05 |
| Simsek et al. (1998) | 40眼 | 0.62D(側方) | 1.44D(上方) | <0.001 |
3. 視力回復の迅速化 🚀
Kershner(1997)の690例連続症例では、手術後24時間以内に通常の無制限活動を再開可能であることが報告されています。
| 切開方法 | 最大視力到達時間 |
|---|---|
| 大切開ECCE | 約6週間 |
| 6mm上方強角膜トンネル | 2週間 |
| 3mm強角膜トンネル | 1日-1週間 |
| 角膜切開 | 1日以内 |
強角膜切開(Scleral Tunnel Incision)の特徴🔍
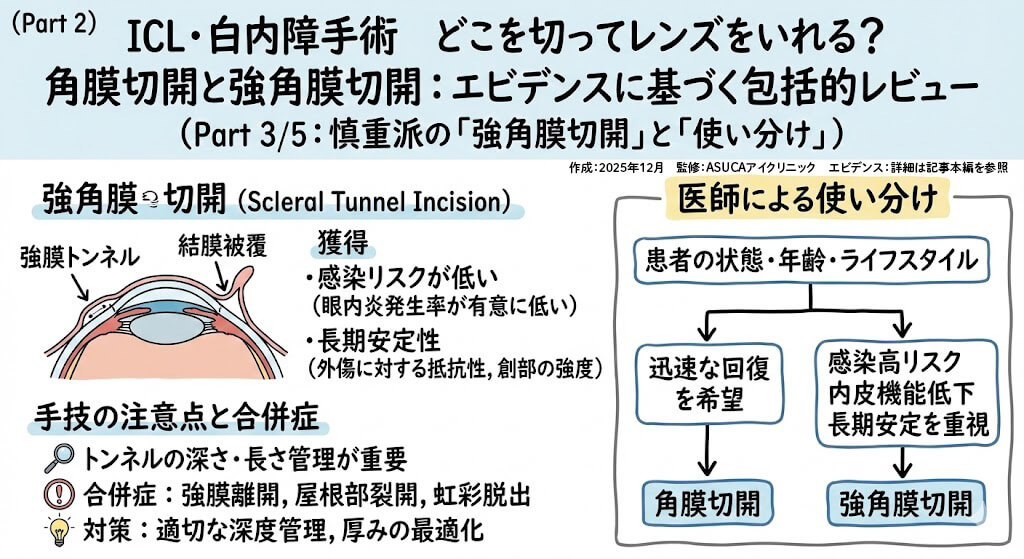
強角膜切開の利点
- 感染リスクの低下: 角膜切開と比較して眼内炎発生率が有意に低い
- 創傷治癒の改善: 結膜被覆による保護効果
- 長期安定性: 外傷に対する抵抗性。創部の強度。
強角膜切開の手技上の注意点 ⚠️
| 合併症 | 原因 | 対策 |
|---|---|---|
| 強膜離開 | トンネルが深すぎる | 適切な深度管理 |
| 屋根部裂開 | トンネルが浅すぎる | 厚みの最適化 |
| 虹彩脱出 | トンネルが短すぎる | 十分な長さ確保 |
| 角膜線条 | トンネルが長すぎる | 適切な長さ設定 |
切開方法の比較 📋
乱視誘発の比較
| 術後1日目の誘発乱視(ベクトル解析) | |||
|---|---|---|---|
| 切開方法 | 誘発乱視 | 標準偏差 | |
| 角膜切開 | 1.41D | ±0.66D | |
| 強角膜切開 | 0.55D | ±0.31D | |
| 術後6ヶ月の誘発乱視 | |||
|---|---|---|---|
| 切開方法 | 誘発乱視 | 標準偏差 | |
| 角膜切開 | 0.72D | ±0.35D | |
| 強角膜切開 | 0.36D | ±0.21D | |
眼内炎発生率の比較 🦠
| 研究 | 角膜切開 | 強角膜切開 | リスク比 |
|---|---|---|---|
| Colleaux & Hamilton (2000) | 0.129% | 0.05% | 2.58倍 |
| Nagaki et al. (2003) | 0.29% | 0.05% | 5.8倍 |
| Thomas et al. (2007) | 0.61%* | 0%* | – |
| *無縫合 vs 縫合創での比較 | |||
眼内炎リスクファクター 🚨
角膜切開における眼内炎リスクの要因。
創傷治癒の特性
- 角膜切開は強角膜切開と比較して治癒に時間を要し、fish-mouthing(魚口様変形)や外傷を受けやすい
- 結膜被覆がないため細菌侵入リスクが高い
創傷構造の重要性
- 適切な3段階切開構造が重要であり、直線的切開や2段階切開は漏出リスクが高い
眼内炎予防策 🛡️
| 予防策 | 詳細 |
|---|---|
| ポビドンヨード5%点眼 | 術前の眼表面消毒 |
| 適切なドレーピング | 睫毛・眼瞼の分離 |
| 無菌手技の徹底 | 手袋・ガウン・マスク使用 |
| ハイドレーション切開 | 3段階切開の推奨 |
| 術中セフロキシム 術中モキシフロキサシン |
前房内注入(1mg/0.1ml) |
創傷構築の最適化 🔧
理想的な角膜切開の特徴
- Square形状: 正方形に近い切開(3.2mm×3.2mm)は長方形切開(3.2mm×2.0mm)より525 psi vs 13 psiと大幅に高い耐圧性を示す
- 適切な長さ: 切開幅に対して同等以上の長さが自己封鎖性に必要
- 側方切開: 上方切開(1.44D)に比べ側方切開(0.62D)で乱視誘発が少ない
切開サイズの変遷 📏
| 年代 | 典型的サイズ | 特徴 |
|---|---|---|
| 1990年代 | 3-4mm | 標準的無縫合切開 |
| 2000年代 | 2.2-2.75mm | 小切開化の進歩 |
| 2010年代以降 | 1.8-2.2mm | マイクロ切開の普及 |
器械・材料の選択 🛠️
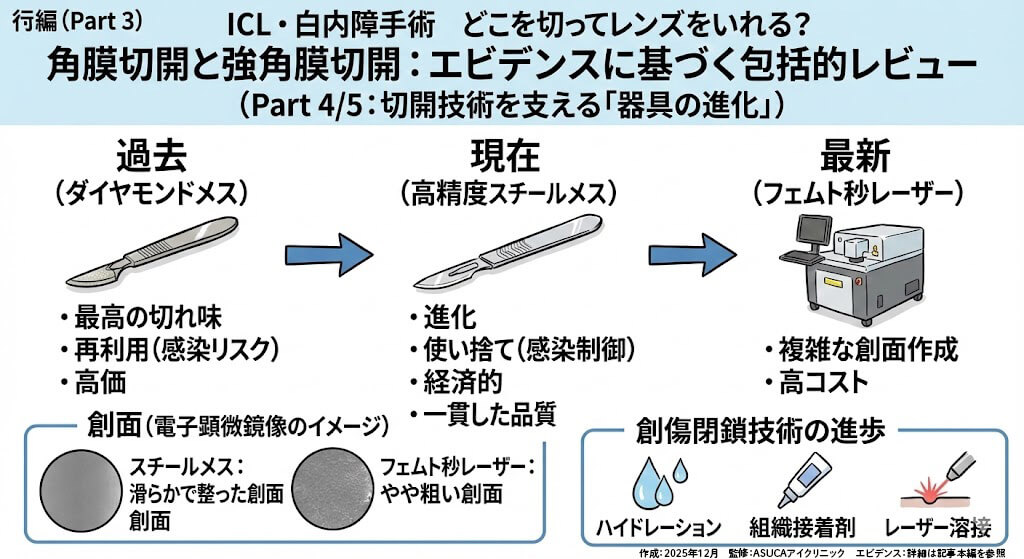
現代のケラトーム技術の進歩
従来の認識の変化 📈
過去にはダイヤモンドナイフが最高の切れ味を持つとされていましたが、現代の製造技術の進歩により状況は大きく変化しています。
最新のケラトーム比較
| 特性 | 高精度スチールナイフ | ダイヤモンドナイフ | セラミックナイフ |
|---|---|---|---|
| 切れ味 | 優秀(最新技術) | 良好 | 開発中 |
| 一貫性 | 個体差あり(品質管理向上) | 個体差あり | 未定 |
| 清潔性 | ディスポーザブル | 再利用(感染、破損リスク) | ディスポーザブル |
| コスト | 経済的 | 高価+メンテナンス費 | 高価 |
| 現在の選択 | 第一選択 ⭐⭐⭐ | 従来選択肢 | 評価中 |
高精度スチールナイフの技術革新 🔬
製造技術の進歩
- コイニング技術: 冷間成形による精密加工
- 電気化学研磨: 一貫した刃先品質の実現
- 品質管理システム: ロット間の品質均一化
現代スチールナイフの利点 ✅
- 優れた切れ味: 最新の製造技術により従来のダイヤモンドナイフを上回る性能
- 使い捨て設計: 感染制御の観点から理想的
- コスト効率: 初期投資・維持費用の大幅削減
- 安定した品質: 製造工程の標準化による一貫性
感染制御の重要性 🦠
ディスポーザブルナイフの優位性
- プリオン感染リスクの完全回避
- クロイツフェルト・ヤコブ病等の伝播リスク排除
- 医療安全基準への適合
再利用器械のリスク ⚠️
- 完全な滅菌の困難性
- 器械の劣化による性能低下
- メンテナンスコストと時間
現在の推奨事項 📋
| 推奨度 | ナイフタイプ | 理由 |
|---|---|---|
| 強く推奨 | 高精度ディスポスチールナイフ | 性能・安全性・経済性のバランス |
| 限定的使用 | 再利用ダイヤモンドナイフ | メンテナンス要・感染制御上の課題 |
| 評価中 | ディスポセラミックナイフ | 技術開発段階 |
フェムト秒レーザーの展望 🔬
フェムト秒レーザーは複雑な創面を作成できることが強み。創面はスチールナイフやダイヤモンドナイフのほうがきれいであることが電子顕微鏡像より確認されているため、それらで作れる創部はマニュアルのほうが良い。
創傷閉鎖技術の進歩 🧬
縫合以外の閉鎖方法
- ハイドレーション: BSS Plusによる側壁水和で24時間持続する封鎖効果
- 組織接着剤:
- フィブリン系接着剤
- シアノアクリレート系
- 新規重合型接着剤
- レーザー溶接:
- 温度制御型光熱溶接
- 光感受性物質併用レーザー
最新の切開技術 🆕
マイクロ切開白内障手術(MICS)
利点と課題の比較
| 項目 | 1.8mm切開 | 2.2mm切開 | 2.75mm切開 |
|---|---|---|---|
| 乱視誘発 | 最小 | 小 | 中等度 |
| 創傷漏出リスク | 高 | 中 | 低 |
| 手術操作性 | 制限あり | 良好 | 優秀 |
| IOL挿入 | 困難 | 可能 | 容易 |
バイマニュアルマイクロ切開 vs 同軸切開
Berdahl et al.の研究では、二軸マイクロ切開(1.2mm)は創傷漏出率が高く、内皮細胞損失とデスメ膜損傷が増加することが示されています。
合併症とその対策 ⚕️
主要合併症の比較
| 合併症 | 角膜切開 | 強角膜切開 | 対策 |
|---|---|---|---|
| 眼内炎 | 高リスク | 低リスク | 予防投与・適切な創傷構築 |
| 創傷漏出 | 中等度リスク | 低リスク | 間質水和・縫合 |
| 乱視誘発 | 軽度 | 中等度 | 側方切開・小切開化 |
| 内皮細胞減少 | 軽度増加 | 標準 | 粘弾性物質使用 |
デスメ膜剥離(DMD)
前房内空気注入により、DMD発生率の低下と内皮間隙・角膜創厚の改善が報告されています。
地域差と経済的考慮 🌍
発展途上国での選択
| 要因 | 推奨切開法 | 理由 |
|---|---|---|
| 費用対効果 | 強角膜切開(MSICS) | 水晶体乳化装置不要 |
| 内皮細胞数低下例 | 強角膜切開 | 内皮保護効果 |
| 高度核硬化例 | 強角膜切開 | 大きな核摘出可能 |
将来展望 🔮

結論 📝
現代の白内障手術において、角膜切開と強角膜切開はそれぞれ固有の利点と課題を有しています。
角膜切開の主な利点 ✅
- 迅速な視力回復
- 手術時間の短縮
- 患者快適性の向上
- 側方切開での乱視軽減
強角膜切開の主な利点 ✅
- 眼内炎リスクの低減
- 長期創傷安定性
- 内皮保護効果
- 外傷抵抗性
推奨事項 💡
- 標準症例では角膜切開を第一選択とし、適切な創傷構築技術を習得
- 感染高リスク例や内皮機能低下例では強角膜切開を考慮
- 継続的な合併症モニタリングと技術改良
- 個々の患者に最適化された切開法選択
今後の技術革新により、両方法の利点を併せ持つ新しい切開技術の開発が期待されます。
📚 参考文献
1. Al Mahmood AM, Al-Swailem SA, Behrens A. Clear corneal incision
in cataract surgery. Middle East Afr J Ophthalmol. 2014;21(1):25-31. PMC3959037
2. Borkenstein AF, Borkenstein EM. Clear corneal incision, an
important step in modern cataract surgery: a review. Eye (Lond).
2023;37(15):3086-3098. PMC10516977
3. Olsen T, Dam-Johansen M, Bek T, Hjortdal JO. Corneal versus
scleral tunnel incision in cataract surgery: a randomized study. J
Cataract Refract Surg. 1997;23(3):337-341. PubMed: 9159676
4. McDonnell PJ, Taban M, Sarayba M, et al. Dynamic morphology of
clear corneal cataract incisions. Ophthalmology. 2003;110(12):2342-2348.
5. Buzard KA, Febbraro JL. Transconjunctival corneoscleral tunnel
“blue line” cataract incision. J Cataract Refract Surg.
2000;26(2):242-249.
6. Bar-Sela SM, Spierer A. Astigmatism outcomes of scleral tunnel
and clear corneal incisions for congenital cataract surgery. Eye (Lond).
2006;20(9):1044-1048. Nature
7. Ernest PH, Lavery KT, Kiessling LA. Relative strength of
scleral corneal and clear corneal incisions constructed in cadaver eyes. J
Cataract Refract Surg. 1994;20(6):626-629.
8. Shi SL, Yu XN, Cui YL, et al. Incidence of endophthalmitis
after phacoemulsification cataract surgery: a meta-analysis. Int J
Ophthalmol. 2022;15(2):327-335.
9. Yang J, Wang X, Zhang H, Pang Y, Wei RH. Clinical evaluation of
surgery-induced astigmatism in cataract surgery using 2.2 mm or 1.8 mm
clear corneal micro-incisions. Int J Ophthalmol. 2017;10(1):68-71.
10. Nagaki Y, Hayasaka S, Kadoi C, et al. Bacterial endophthalmitis
after small incision cataract surgery: Effect of incision placement and
intraocular lens type. J Cataract Refract Surg. 2003;29(1):20-26.
本記事は2025年8月現在の英文エビデンスに基づいて作成されています。医療技術は常に進歩しているため、最新の情報については専門医にご相談ください。
ASUCAアイクリニック 仙台マークワンは、白内障手術(眼内レンズ手術)、硝子体手術、ICL・IPCL、目の周りやまぶたなどを治療する手術専門クリニックです。
当院は、一人ひとりに精密な検査と時間を確保するため、完全予約制としております。
予約のページから予約の上お越しください。
ご不明な点がございましたら、LINEやお問い合わせページにて対応しております。
アクセス
宮城県仙台市青葉区中央一丁目2-3 仙台マークワン11F
仙台駅直結徒歩2分
*県外から当院で自費手術を受けられる方を対象とした「交通費負担軽減制度(手術代金より1万円の充当)」を設けております。詳細はスタッフにお問い合わせください。
免責事項本記事は教育・情報提供を目的としており、個別の医療相談や診断・治療の代替となるものではありません。眼科治療を検討される場合は、必ず眼科専門医にご相談ください。医学情報は日々更新されるため、最新情報の確認も重要です。







