白内障手術
cataract surgery
- 痛みを感じさせない工夫
- 難症例・合併症対応
- 両眼同日手術
- アドオンレンズ
- 人工水晶体嚢(リング)移植
- 眼内レンズの種類
- デジタルクラウド型手術
- 白内障手術における重要な眼球バイオメトリー分布
- 眼内レンズ度数計算について
- 手術の流れ
- よくみられる術後症状(リスク・副作用)
- よくある質問
白内障手術では、眼内の水晶体というレンズを取り除き、新たに人工のレンズを挿入します。
痛みを感じさせない工夫

白内障手術は局所麻酔で手術をおこないます。
通常は、鎮痛効果の高い点眼麻酔で手術をおこないます。点眼麻酔のみでも白内障手術の痛みはほとんどありませんが、点眼麻酔をおこなっても“痛み”を感じられる場合は前房内麻酔・テノン嚢下麻酔といった強めの麻酔をおこなうなど、様々な工夫をしています。
また、当院では、白内障手術を含むほとんどの手術において、低濃度笑気ガス麻酔を併用しています。低濃度笑気ガス麻酔は、全身麻酔とは違い、意識はなくならず会話もできますが、程よく力が抜けてリラックスできる状態になります。ガスを止めるとすぐに麻酔効果がなくなります。虫歯治療などで子どもにも使用される安全な麻酔方法です。
難症例・合併症対応
当院では経験豊富な医師と最新設備により、小瞳孔・チン氏帯脆弱といった難易度の高い白内障手術にも対応可能です。
黄斑前膜(網膜前膜)、糖尿病性網膜症、硝子体出血といった網膜硝子体疾患との同時手術、緑内障との同時手術など、合併症を有する方の白内障手術にも対応可能です。
網膜硝子体との同時手術
黄斑前膜(網膜前膜)、糖尿病性網膜症、硝子体出血といった網膜硝子体疾患に対応するため、CONSTELLATION®Vision Systemによる25G&27G硝子体手術システムを導入しています。

緑内障との同時手術
マイクロフックを用いた線維柱帯切開術は合併症のリスクが少なく、白内障との同時手術に適した術式ですが、緑内障のタイプや病状によっては別の手術方法を選択する場合もあります。当院では様々な術式の緑内障手術に対応しています。
難症例への手術
過熟白内障、チン小帯脆弱、浅前房症例などがこれに当たります。通常の術者であればこれについて手術困難な場合も有るかもしれません。しかし、国内トップレベルの手術経験をもつ野口三太朗医師は、これらに対しての手術専門で有り、国内トップクラスの成績を誇ります。
眼内超音波エネルギー放出量低減のため、個別化超音波設定とLoop fragmentationを行います。Loop fragmentation用いるとゼロエネルギーで核分割が可能です。レーザー白内障手術では、レーザー分の眼内エネルギー放出が発生します。
両眼同日手術
ご希望の患者さまには両眼の同日手術に対応しています。
手術の技術進歩により、片眼ずつでも両眼同時でも治療成績やリスクの差が無いという臨床報告※が出され、両眼の同日手術をおこなう施設も増えてきています。 片眼ずつ白内障手術をする場合と比べ、両眼を同日に行うことで患者さまの手間や時間が大幅に削減され、患者様の負担軽減する事に大きく寄与できます。
※Immediate Sequential vs. Delayed Sequential Bilateral Cataract Surgery
※術後の視力回復に時間がかかることが予想される症例など、医師の判断で両眼同日手術をお断りする場合もありますので、ご了承ください。詳しくは診察時に担当医師にお尋ねください。
アドオンレンズ
アドオンレンズはより良い見え方を追求するために白内障手術後に目の度数を調整する手段です。「眼内レンズの入れ替えによる度数調整が困難なケース」にも対応できます。
人工水晶体嚢(リング)移植

通常の白内障手術では、術後の嚢収縮や嚢とレンズの癒着を避けることができず、一定期間経過した後はレンズ交換を行うことはできません。
しかし、人工水晶体嚢を挿入することにより、長期にわたって嚢収縮・後発白内障の抑制や、レンズ交換が可能となることが期待できます。
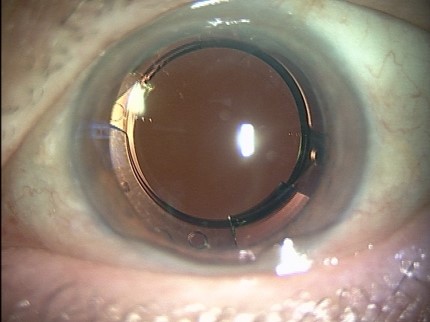
リングあり6ヶ月後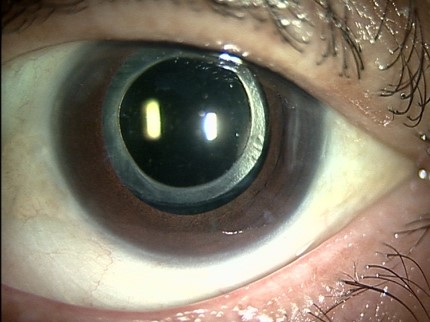
リングなし6ヶ月後
眼内レンズの種類
眼内レンズは若い人の水晶体のように厚くなったり薄くなったりしてピントを調節する力がありません。老眼が進んだ状態と同じで「ピントのあう幅がせまい」ため、どの距離もハッキリみえるというわけではなく、「ピントのあわない距離をみる場合は眼鏡を使う」必要があります。
眼内レンズには大きく分けて「単焦点眼内レンズ」と「多焦点眼内レンズ」があります。患者さんの求めるライフスタイルとそれぞれの眼内レンズの特性をふまえて、眼内レンズの種類を決定します。
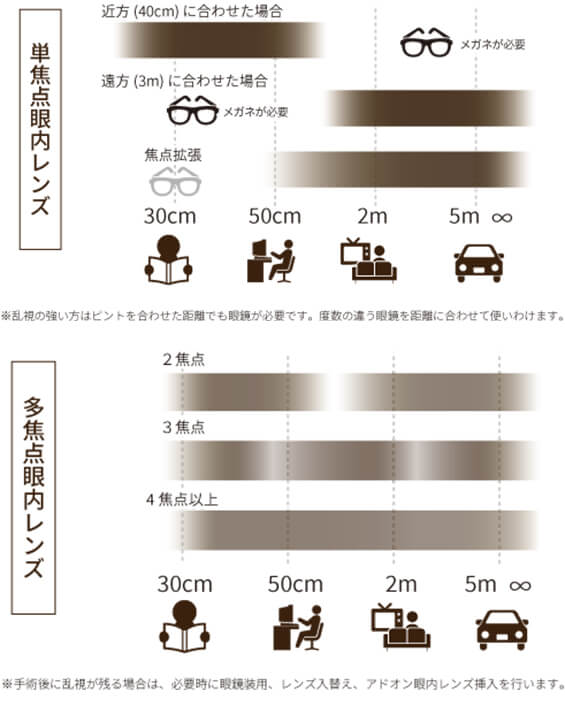
単焦点眼内レンズ
一般的に使用されるのは単焦点眼内レンズです。
どの距離にピントをあわせた目にするかを術前検査で眼内レンズの度数を決定します。
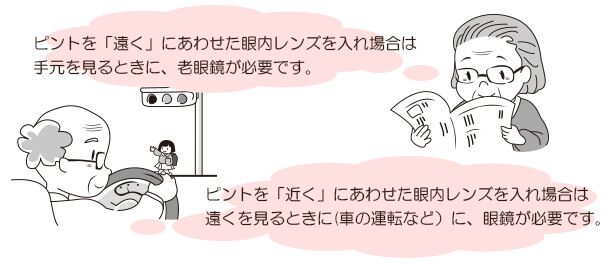
通常は「ピントを遠方(無限遠)~中間距離(2~3m)に合わせた」眼内レンズを挿入して、術後に老眼鏡を使っていただく場合が多いですが、左右のバランス、手術前の度数、御本人の御希望、職業上の理由などにより、「ピントを近く(30~40cm)、もしくは中間距離(50cm~1.5m)に合わせた」眼内レンズを挿入する場合もあります。ピントを近くにあわせた場合は「普段は眼鏡をかけ、手元を見るときは外す」ということになります。乱視の強い方は遠用と近用の眼鏡を使いわけていただく必要があります。
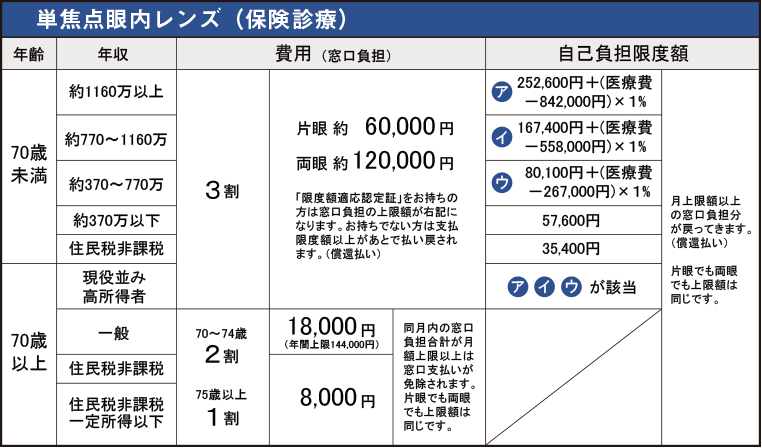
世帯収入や年齢により上限や還付があります。
(例:後期高齢者 一般の方 上限 月額18000円)
>>詳しくはこちら(全国健康保険協会・高額療養費制度)
多焦点眼内レンズ
多焦点眼内レンズは、「なるべくメガネをかけずに」より快適な生活ができることを目指して開発されました。 平成19年に厚生労働省の承認を得て、その後にも様々な多焦点眼内レンズが登場しています。
多焦点眼内レンズは、遠方と近方の広範囲にピントが合う反面、単焦点眼内レンズに比べるとピントが甘い、夜間に車の対向車などのライトがにじんで見えたりする(グレアハロー)などの欠点がありましたが、最近ではこれらの欠点を補う累進焦点眼内レンズも登場しています。
ただし多焦点眼内レンズは必ずしも全ての人にあうわけではありません。
保険がきかないため、手術費用は自費となるため、単焦点眼内レンズと比べるとかなり高額になります。自分のライフスタイルにあった特性の眼内レンズを選択できるように医師やスタッフとよくご相談ください。

デジタルクラウド型手術
白内障手術を行う際に、様々な検査を行います。すべての機種がそれぞれの特徴、得意不得意を持ち、それらの検査結果を元に手術を行います。検査データなどを極限までシームレスにデジタル化し、手術、診察でのアナログな操作を減らしています。これにより、アナログで発生する間違いや、手術の質の低下を押さえることに成功しております。完全独自のシステム構築であり、全国でこのような取り組みができている施設はありません。近未来的クリニックとなっています。
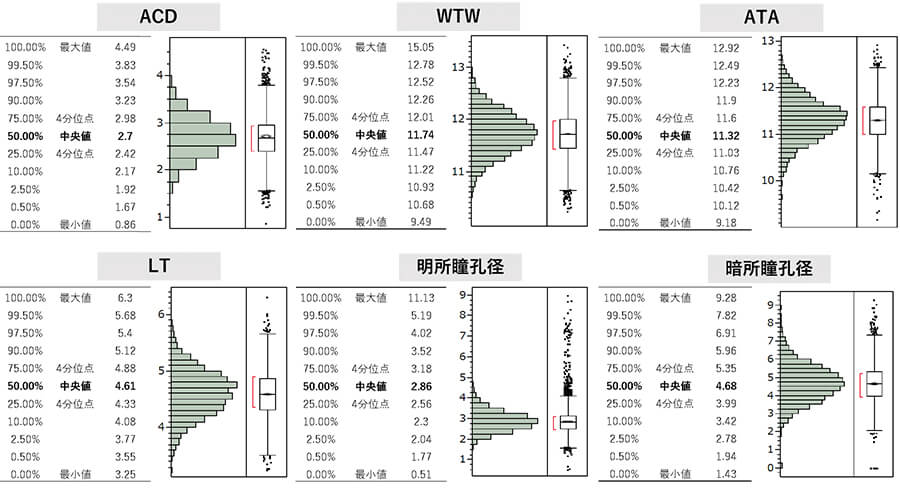
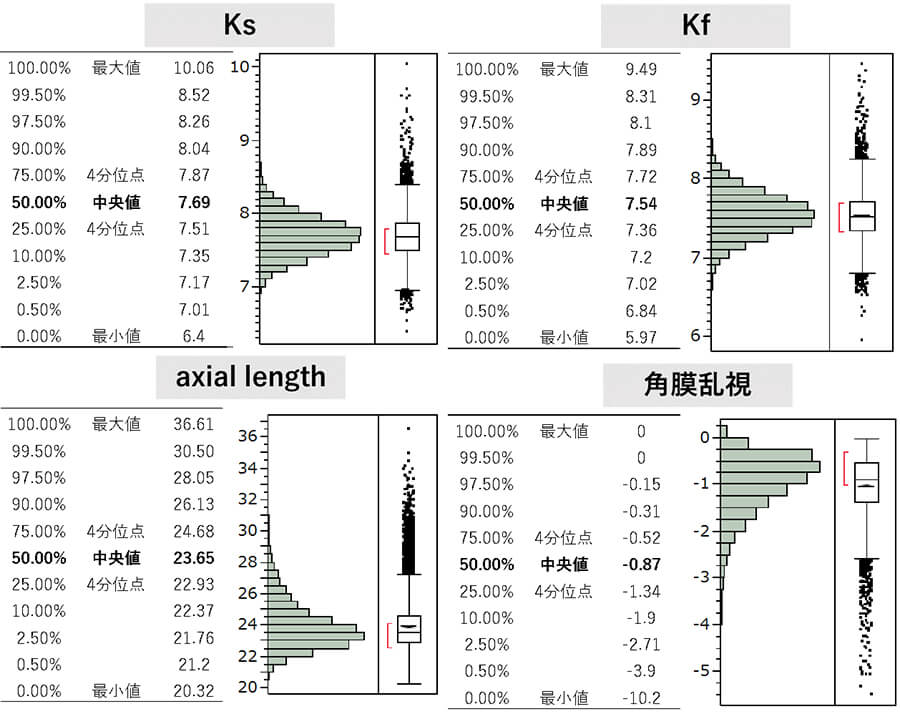
白内障手術における重要な眼球バイオメトリー分布
眼軸、角膜曲率
15000眼からの臨床データを示す。日本人眼での眼軸の分布であるが、中央値が23.65mmである。正規分布を示さず、眼軸の長い方向にやや多く分布する。0.5%以上の方が眼軸30mmになっており、今後はさらに近視人口は増えるためさらに長眼軸眼は増えると考えられる。角膜曲率はKsで7.69mm、Kfで7.54mmであった。角膜乱視は中央値で-0.87Dであった(図)。
これらの解剖学的なデータから眼内レンズ移植の際に考えるべきことは、乱視量である。通常白内障術後の単焦点眼内レンズの場合、-1Dの角膜乱視を残すと、裸眼視力1.0率は大きく下がるため、トーリック眼内レンズの適応となってくる。
図 眼軸と角膜曲率と乱視量
Ks,Kf、Axial Length、角膜乱視の分布
前房、後房の解剖学的サイズの分布
ACDつまり角膜後面から水晶体前面までの距離は2.70mmが中央値であった。通常眼軸、近視眼でない場合は3ミリ未満の症例がほとんどで、75%の患者がそれに当たる。ICL移植に必要なACDは2.8mmであるため、近視の強くない、患者では不適応も出てくる可能性がある。しかし、通常は近視眼でACDは深いためほとんどが適応となる。WTWは中央値が117.4mm、ATAが11.32mmとWTWのほうが長い傾向にある。LTはLens Thicknes mmで水晶体の厚みをを示し、4.61mmが中央値となる。ACD,WTW、ATA、LTはいずれも水平断での値であるが、日本人眼での中央値としてとらえられ、これらのデータを元に実際に受診した患者が分布のどのあたりに位置するかを考える必要がある。
明所瞳孔径は中央値で2.86mm、暗所瞳孔径4.68mmであった。20台~40台の若い世代の瞳孔径はこの値よりも大きく、光学部を超えた瞳孔経となり、夜間ハロー、グレアを自覚する患者は比較的多いことが予想される。日中の瞳孔径が6ミリに及ぶことはほぼ無いため、日中にハローを自覚することは少ないと考えられる。
図 ACD、WTW、ATA、LT、瞳孔径の分布
各パラメータの分布、中央値が分かることで、患者のデータの位置がわかる。