白内障手術の流れ
~各手技の意義と患者さんの視点から眼科専門医が徹底解説~
白内障手術の術前準備から手術終了、帰宅までの全プロセスを、「なぜその手技を行うのか」という医学的根拠と、「患者さんがどう感じるか」という視点の両面から詳しく解説します。
手術への不安をお持ちの方が、安心して手術に臨めるよう、現場の眼科専門医の経験に基づいた情報をお届けします。
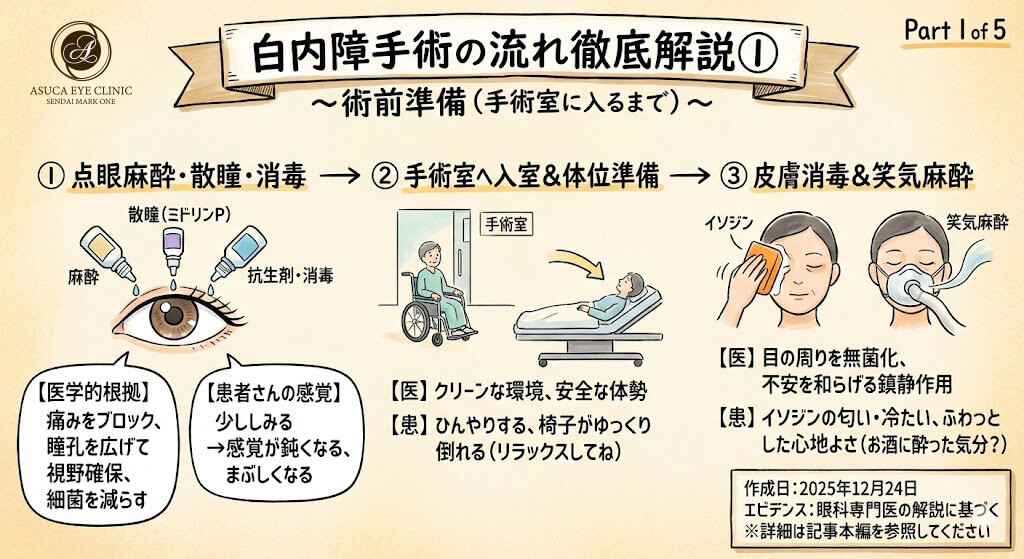
🏥 術前準備
💊 麻酔の点眼(数回点眼します)
点眼麻酔薬(オキシブプロカインやリドカインなど)は、角膜や結膜の知覚神経を一時的に遮断します。白内障手術は角膜を切開し、眼内で操作を行うため、痛みを感じないようにすることが必須です。複数回点眼することで、麻酔効果を確実かつ持続的にします。
点眼直後は少ししみることがありますが、数秒で収まります。麻酔が効いてくると、目の表面の感覚が鈍くなり、触られている感覚が減ってきます。まばたきは普通にできますので、リラックスしていてください。
💧 散瞳薬・抗生剤・消毒点眼の同時投与
同時に瞳孔を広げる点眼(ミドリンP)、抗生剤点眼、消毒点眼を点眼します。
- ミドリンP(散瞳薬):瞳孔を大きく広げることで、術者が水晶体全体を見渡せるようになり、安全かつ正確な手術操作が可能になります。瞳孔が小さいと視野が狭くなり、手術の難易度が上がります。
- 抗生剤点眼:術前から眼表面の細菌数を減らすことで、術後感染症(眼内炎)のリスクを最小限に抑えます。
- 消毒点眼(ポビドンヨードなど):結膜嚢内の細菌を殺菌し、手術中に眼内へ細菌が侵入するリスクを低減します。
散瞳薬が効いてくると、まぶしさを感じやすくなります。これは瞳孔が広がって光が多く入るためで、正常な反応です。抗生剤や消毒薬の点眼は、少ししみることがありますが、一時的なものです。
🚪 手術室へ入ります
手術室は、空気清浄度が管理されたクリーンな環境です。感染リスクを最小限にするため、専用の空間で手術を行います。
手術室は少しひんやりしていることがあります。緊張するかもしれませんが、スタッフが常にそばにいますので、何か不安があれば遠慮なくお伝えください。
🛏️ 可動式の椅子からベッドへ
可動式の椅子に座ったら、ベッドになり、仰向けになります。
手術用顕微鏡は上から覗き込む形式のため、患者さんは仰向けの姿勢になる必要があります。可動式の椅子は、座った状態から安全にベッドポジションへ移行でき、高齢の方でも楽に体勢を整えられます。
椅子がゆっくり倒れていきますので、体の力を抜いてリラックスしてください。急に動くことはありませんので、ご安心ください。腰や首が痛い場合は、事前にお知らせください。
🧴 イソジンによる皮膚消毒
イソジンにて皮膚を消毒し、皮膚の雑菌を消毒します。
眼の周囲の皮膚には常在菌が存在します。これらの菌が手術中に眼内に入ると、重篤な感染症(眼内炎)を引き起こす可能性があります。ポビドンヨード(イソジン)は広範囲の細菌・ウイルス・真菌に効果があり、術野を無菌に近い状態にします。
イソジン特有の匂いがします。冷たく感じることがありますが、痛みはありません。
この段階からお顔は清潔(滅菌)状態となります。顔に手を触れないでください。かゆくても我慢していただき、どうしても気になる場合はスタッフにお声がけください。
😌 低濃度笑気麻酔の開始
マスクから低濃度笑気麻酔が流れ始めます。
笑気(亜酸化窒素)は、鎮静作用と軽度の鎮痛作用があります。意識ははっきりしていますが、不安や緊張が和らぎ、リラックスした状態で手術を受けられます。局所麻酔だけでは緊張が強い方にとって、手術をより快適にする補助的な役割を果たします。
深呼吸をすると、ふわっとした心地よい感覚になってきます。お酒を少し飲んだときのような、リラックスした気分になる方が多いです。意識がなくなることはありませんので、スタッフの声かけには反応できます。深くゆっくりとした呼吸を続けてください。
⏳ 消毒が乾くのを待ちます
ポビドンヨードは、乾燥する過程で殺菌効果が最大化します。また、濡れた状態でドレープをかけると、滅菌状態が維持できなくなる可能性があります。
少しの間、何もしない時間がありますが、これは大切な準備時間です。リラックスして待っていてください。
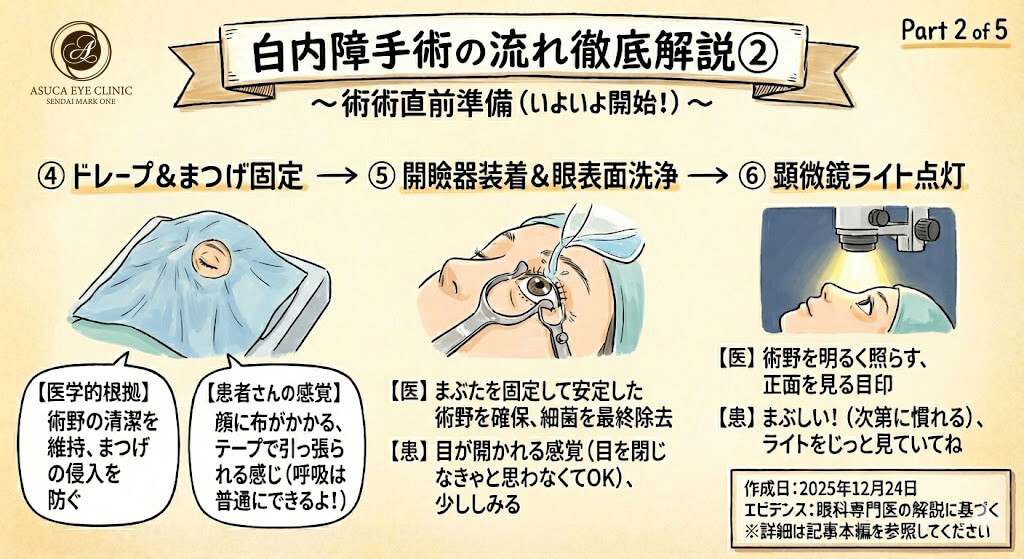
🩹 ドレープとまつげの固定
清潔なドレープを顔に覆います。次に、まぶたにテープを貼り、まつげを術野に入らないようにします。
- ドレープ:滅菌された布で顔を覆うことで、術野(手術を行う部分)を周囲の非滅菌部分から隔離し、清潔を維持します。手術中に皮膚や髪の毛からの細菌が眼に入るのを防ぎます。
- まつげのテープ固定:まつげには細菌が付着しています。また、まつげが術野に入ると、器具に触れたり視界を妨げたりする可能性があるため、テープでしっかり固定します。
顔に布がかかりますが、鼻と口は出ていますので、呼吸は普通にできます。閉所恐怖感がある方は、事前にお伝えください。テープを貼るときに少し引っ張られる感覚がありますが、痛みはありません。
👁️ 開瞼器の装着
開瞼器をかけ、眼を開きます。
手術中、患者さんが無意識にまばたきをすると、手術操作が中断され、器具が眼に接触するリスクがあります。開瞼器(かいけんき)は、まぶたを機械的に開いた状態で固定し、安定した術野を確保します。
器具でまぶたが開かれる感覚がありますが、麻酔が効いているため痛みはほとんどありません。「目を閉じなきゃ」と思わなくて大丈夫です。器具が目を開いた状態を維持してくれますので、力を抜いてください。乾燥感を感じることがありますが、手術中は定期的に水分を補給しますのでご安心ください。
💦 眼表面の洗浄
希釈したイソジンや、オゾン水にて目の表面を流して洗浄します。
結膜嚢(まぶたの裏と眼球の間のスペース)には細菌が潜んでいます。手術直前に再度洗浄することで、眼表面の細菌数を極限まで減らし、術後感染症のリスクを最小化します。
このとき、ややしみる感じがします。これは消毒液による正常な反応です。不快ですが数秒で収まりますので、目を動かさず、じっとしていてください。
💡 顕微鏡のライトの位置合わせ
顕微鏡のライトが正面に来ます。

手術は顕微鏡下で行われます。ライトは術者が眼内を明るく照らして観察するために必要です。患者さんがライトを見ることで、眼球が正面を向いた状態(正位)を維持でき、術者が作業しやすくなります。
明るいライトが見えます。最初はまぶしく感じますが、次第に慣れてきます。
ここから手術終了まで、このライトを真ん中に見るようにしてください。完璧に見続ける必要はありませんが、できるだけ正面を意識してください。眼を動かしたくなっても、ぐっと我慢してください。
🔬 手術開始
① 乱視の測定とマーキング
まずは眼の乱視を測定します。測定して、乱視軸をマーキングします。
乱視矯正眼内レンズ(トーリックIOL)を使用する場合、レンズの乱視軸を正確な位置に合わせる必要があります。仰向けの状態では眼球がわずかに回旋するため(サイクロローテーション)、手術台上で改めて乱視軸を測定し、角膜にマーキングすることで、正確な軸合わせが可能になります。
測定器具が眼に近づきますが、触れることはほとんどありません。マーキングの際は、染色液を含んだ器具が軽く角膜に触れますが、麻酔が効いているため痛みはありません。 頑張って正面を見ていてください。眼が動くと正確な測定ができなくなります。
② サイドポートの作成(約1mm)
極小さな1mm程度のサイドポートを作成します。
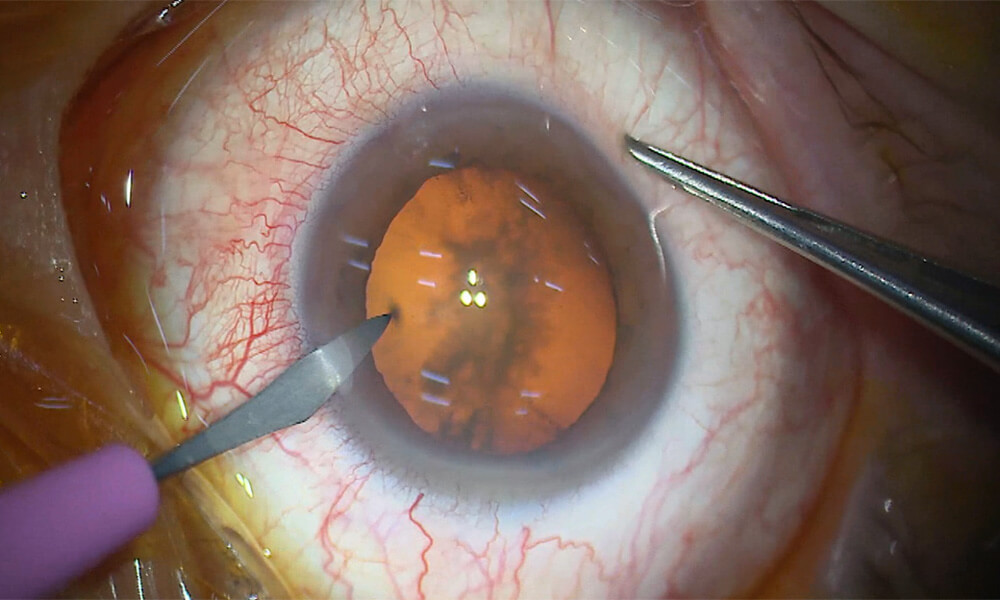
サイドポート(副切開)は、手術器具を挿入するための補助的な入り口です。主に以下の目的で使用します、
- 粘弾性物質や灌流液の注入
- 前嚢を固定するためのフック挿入
- 核分割時の補助器具の挿入
小さな切開のため、術後の乱視誘発が最小限に抑えられます。 麻酔が効いているため、切開の痛みはほとんど感じません。「何か触られている」という圧迫感程度です。
③ 前房への粘弾性物質充填
前房と呼ばれる眼の前のスペースに、粘弾性物質を充填します。
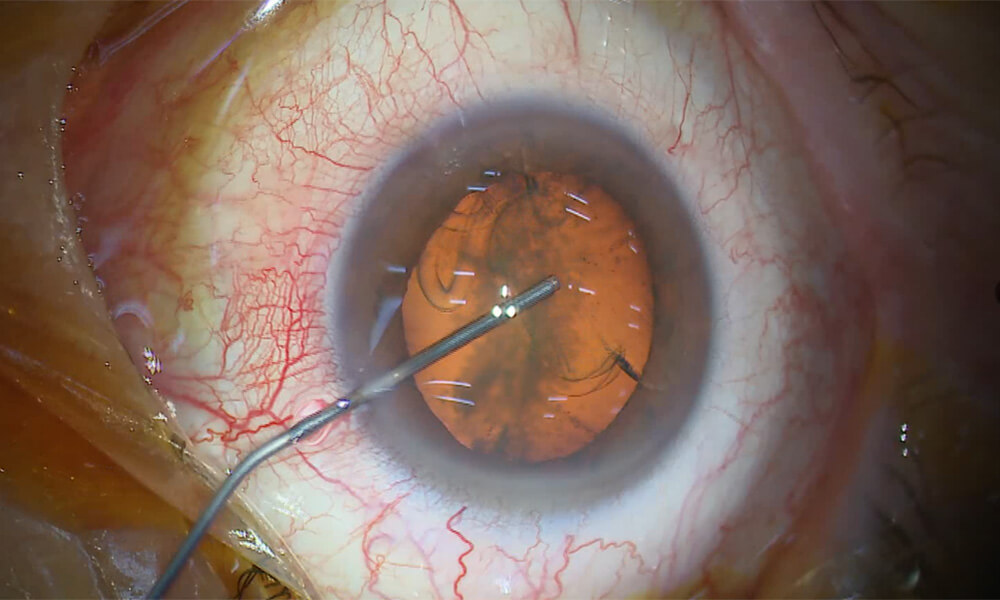
粘弾性物質(OVD< Ophthalmic Viscosurgical Device)は、ヒアルロン酸などからなるゼリー状の物質です。以下の重要な役割があります、
- 前房のスペースを維持し、作業空間を確保する
- 角膜内皮細胞を保護する(手術器具や超音波による損傷から守る)
- 組織同士の癒着を防ぐ
- 手術操作をスムーズにする
視界が少しぼやけたり、ゼリー状のものが入ってくる感覚があるかもしれませんが、痛みはありません。
④ 前嚢切開(CCC)
前嚢鑷子にて前嚢切開を円形に行います(CCC< Continuous Curvilinear Capsulorhexis)。
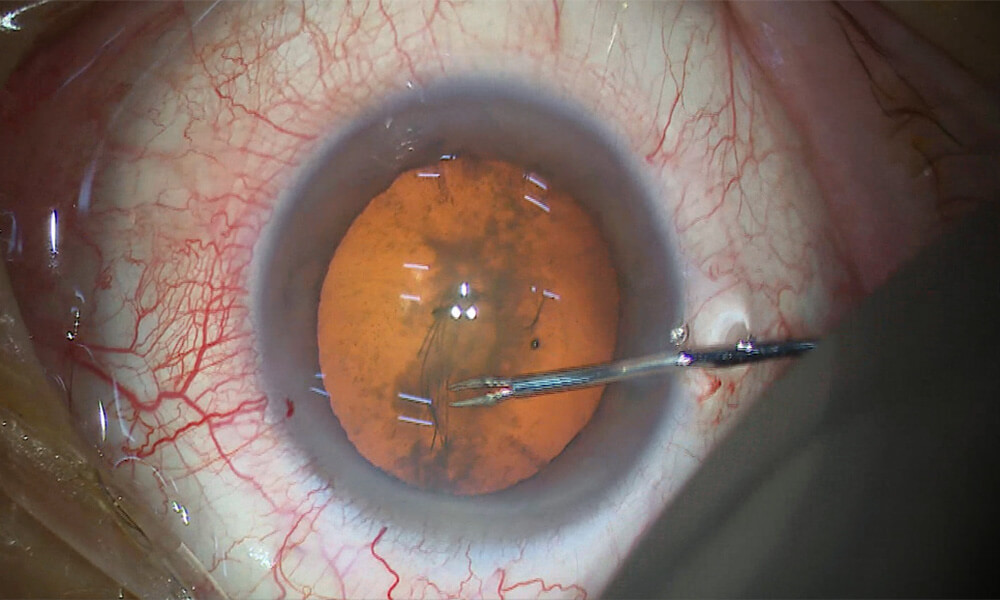
水晶体は「嚢(のう)」という透明な袋に包まれています。この嚢の前面(前嚢)を円形に切り取ることで、中の濁った水晶体(白内障)にアクセスできるようになります。 連続円形切嚢(CCC)は、以下の理由で重要です、
- 円形の切開は、どの方向にも均等な強度を持ち、裂けにくい
- 眼内レンズを嚢内に安定して固定できる
- 術後の嚢収縮を均等にし、レンズの偏位を防ぐ
細かい作業が行われていますが、痛みは感じません。器具の動きで視界が変化することがあります。正面のライトを見続けていてください。
⑤ 主切開の作成(2.2mm)
角膜の脇(角膜輪部)より、2.2mmの切開を行います。
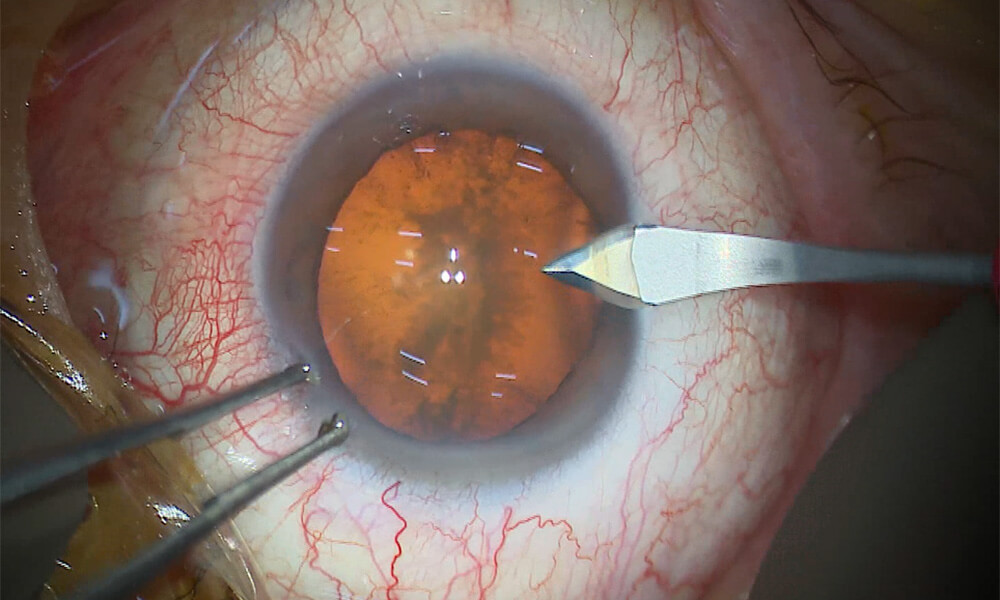
これがメインの切開創(主切開)です。超音波装置や眼内レンズを挿入するための入り口となります。
- 2.2mm:できるだけ小さな切開にすることで、術後の乱視誘発を最小限に抑え、創傷治癒を早めます。現代の白内障手術は「小切開」がスタンダードです。
- 角膜輪部:角膜と強膜の境界部分は血管が少なく、出血が少ない上に創傷治癒が良好です。
圧迫感を感じることがありますが、痛みはほとんどありません。この切開は縫合しなくても自然に閉じる設計(自己閉鎖創)になっています。
⑥ ハイドロダイセクション
水晶体嚢と水晶体を分離する作業を行います。
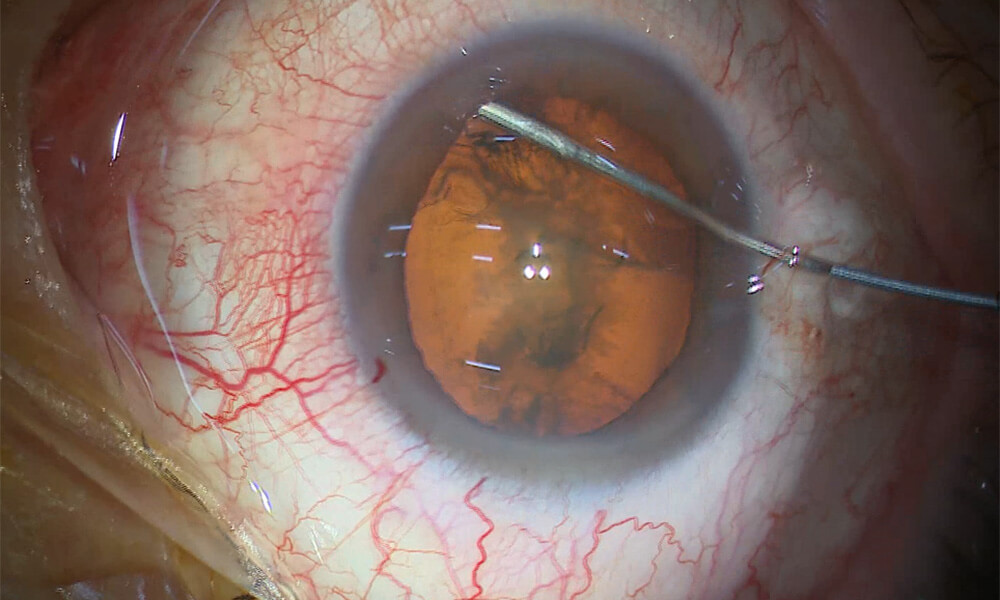
水晶体の皮質は嚢に付着しています。細いカニューレ(管)から水(BSS液)を注入し、水の力で水晶体核と皮質、そして皮質と嚢を分離します。 これにより、
- 水晶体核が嚢内で自由に回転できるようになり、分割・吸引しやすくなる
- 皮質が嚢から剥がれ、後の皮質吸引が容易になる
水が注入される感覚や、視界の変化を感じることがあります。眼に少し圧がかかる感じがすることがありますが、痛みではありません。
⑦ 超音波乳化吸引装置の挿入
直径0.9mmの円形の筒のような機械(超音波乳化吸引装置)を眼内に挿入します。
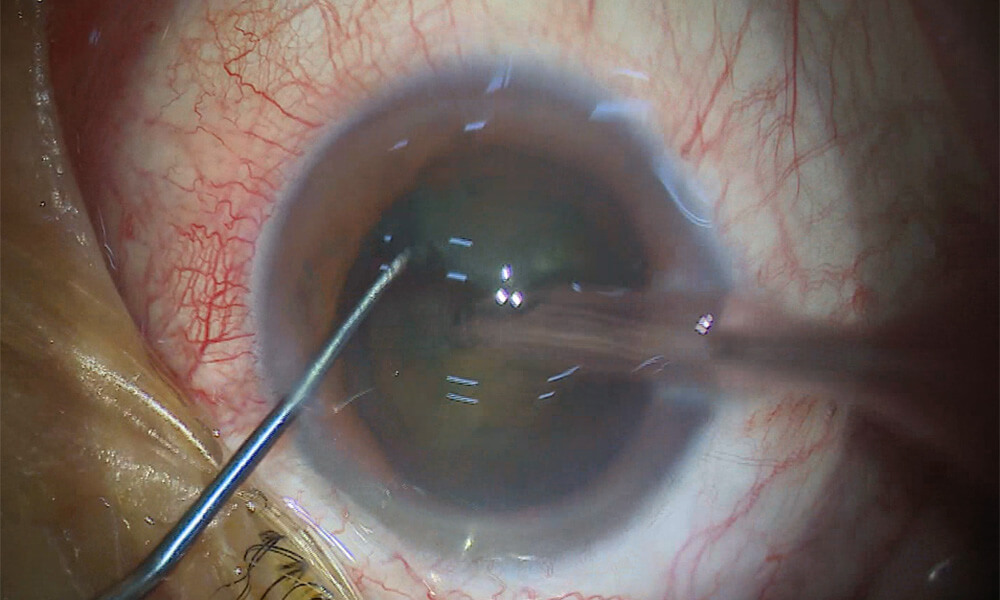
超音波乳化吸引装置(フェイコマシン)は、白内障手術の中心となる器具です。先端から超音波振動を発生させ、硬くなった水晶体核を乳化(細かく砕いて液状化)し、同時に吸引して取り除きます。 0.9mmという細さにより、
- 小さな切開創から挿入可能
- 眼内組織への負担を最小化
- 精密な操作が可能
器具が眼に入ってくる感覚がありますが、痛みはありません。次のステップで独特の音が聞こえてきます。
⑧ 水晶体の分割と乳化吸引
白内障の水晶体を4〜8分割します。そしてそれを超音波をかけながら乳化吸引します。
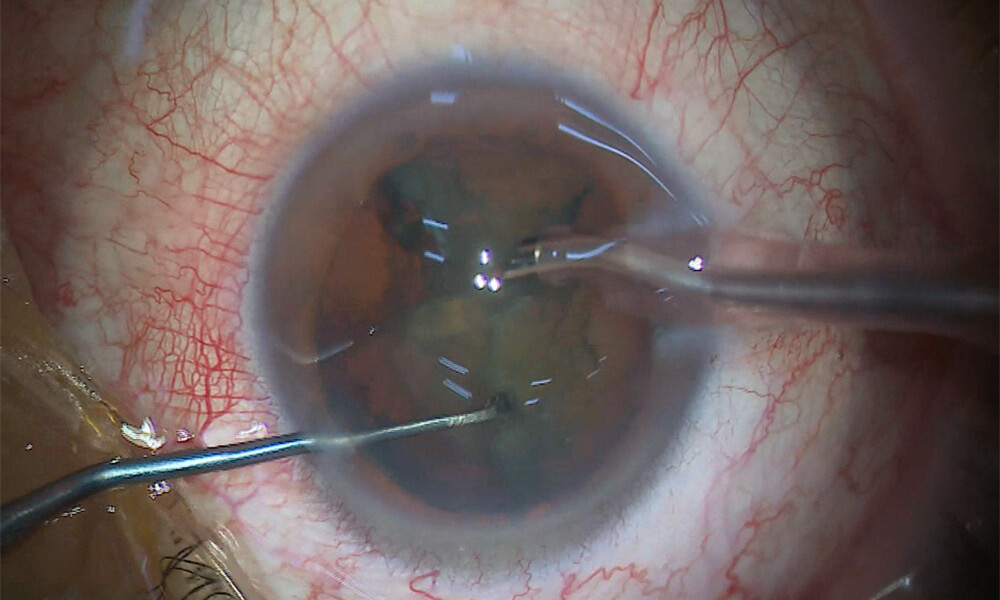
水晶体核は硬いため、一度に吸引することはできません。まず核を複数のピースに分割(Divide and Conquer法やPhaco Chop法など)し、小さくなったピースを一つずつ超音波で乳化しながら吸引します。 分割することで、
- 各ピースの処理に必要な超音波エネルギーが減少
- 角膜内皮細胞へのダメージを軽減
- より安全で効率的な手術が可能
超音波の「ブーン」という振動音や機械音が聞こえます。これは正常な音ですので、驚かないでください。この段階が手術の中で最も時間がかかる部分です(通常数分程度)。視界が動いたり変化したりしますが、引き続きライトを見るように意識してください。
⑨ 皮質の吸引除去
次に水晶体嚢にこびりついた皮質を吸引して除去します。
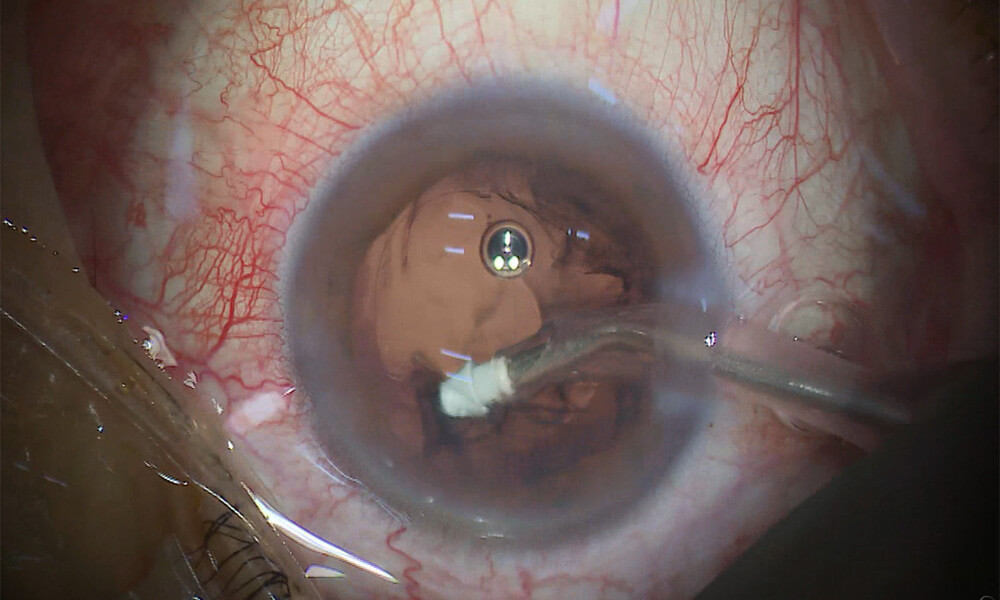
核を除去した後も、嚢の内側には水晶体の皮質(柔らかい部分)が残っています。これを残すと、
- 術後に混濁して視力低下の原因になる
- 炎症を引き起こす
- 後発白内障のリスクが高まる
灌流・吸引(I/A)装置を使用して、皮質を丁寧に吸引除去します。 超音波の音がなくなり、より静かな吸引音に変わります。嚢を傷つけないよう慎重に行われるため、少し時間がかかることがあります。
⑩ 眼内レンズの挿入・固定
眼内レンズを嚢内に固定します。
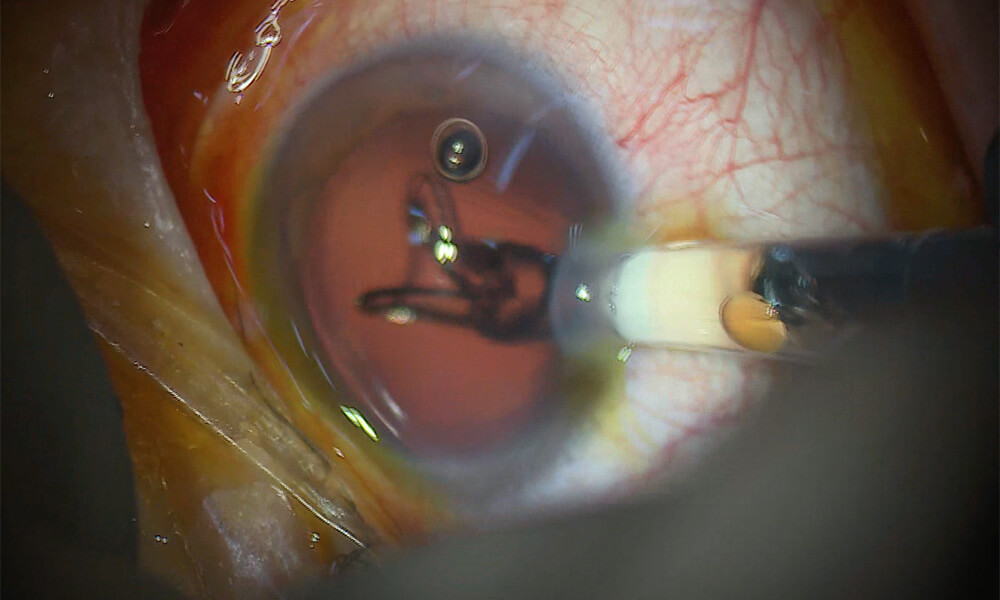
濁った水晶体を除去しただけでは、ピントを合わせる力(屈折力)が失われてしまいます。眼内レンズ(IOL)を挿入することで、水晶体の代わりにピントを合わせる機能を回復させます。 レンズは専用のインジェクターを使用して、折りたたんだ状態で小さな切開創から挿入し、嚢内で展開・固定されます。
レンズが入ってくる感覚や、視界が急に変化するのを感じることがあります。「見え方が変わった」と感じる方も多いです。これは正常な反応です。
⑪ 粘弾性物質の除去
I/A(灌流吸引装置)にて前房にある粘弾性物質を除去します。
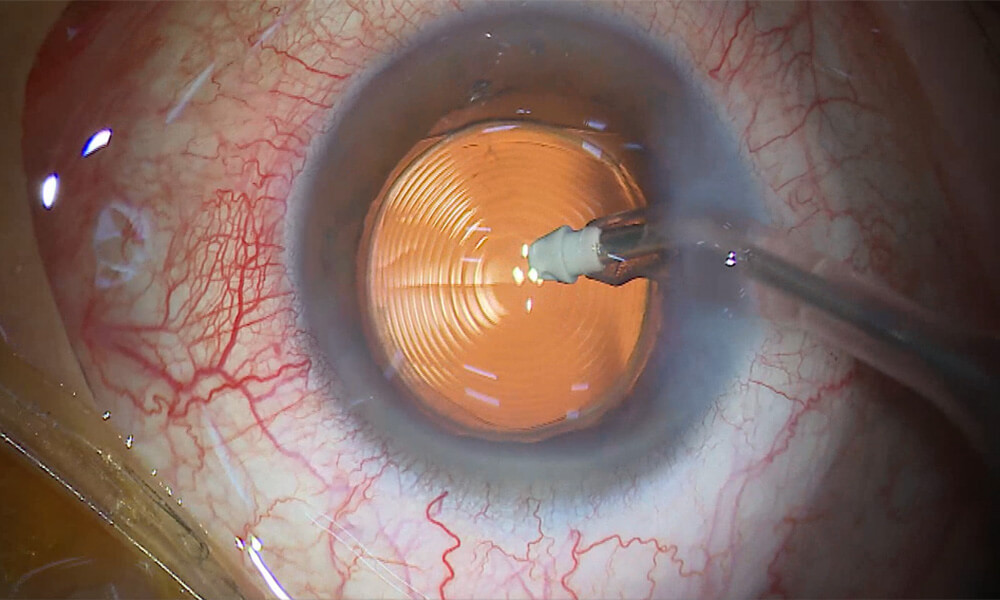
手術中に使用した粘弾性物質を眼内に残すと、
- 眼圧が上昇する(粘弾性物質が房水の流出路を塞ぐため)
- 術後の炎症の原因となる可能性がある
灌流吸引装置で丁寧に粘弾性物質を除去し、眼圧を正常化させます。 眼内が洗浄される感覚があるかもしれません。視界がクリアになってくることを実感する方もいます。
⑫乱視軸の微調整
最後に眼内レンズの乱視軸と最初にマークした乱視軸を一致させるように微調整します。 トーリック眼内レンズ(乱視矯正レンズ)は、レンズの乱視軸が角膜乱視の軸と正確に一致していないと、乱視矯正効果が十分に発揮されません。1度のずれでも乱視矯正効果が約3%低下すると言われています。 術前にマークした軸に合わせてレンズを精密に回転させ、最適な位置に固定します。
レンズが微調整される感覚があるかもしれません。最終調整ですので、もう少しで終わります。
⑬最終洗浄・手術終了
希釈イソジンやオゾン水で洗い流し、手術は終了です。 最終的な洗浄により、
- 手術中に眼表面に付着した可能性のある細菌を除去
- 残存した粘弾性物質やデブリ(組織片)を洗い流す
- 術後感染症の予防を確実にする
再度、少ししみる感覚がありますが、これで手術は終了です。お疲れ様でした。


🏠 術後の流れ
👁️ 開瞼器・ドレープの除去
開瞼器を外し、ドレープを外し、椅子が起き上がります。 手術が完了したため、固定器具を取り外します。急に起き上がると血圧変動やめまいの原因となるため、椅子はゆっくりと起き上がります。
開瞼器が外れると、自然にまばたきができるようになります。ドレープが外れ、視界が開けてきます。ゆっくりと起き上がりますので、めまいがあれば遠慮なくお知らせください。
🚶 手術室からの移動と休憩
歩いて、オペ室の外に移動していただきます。その後リクライニングや椅子などでゆっくりしてもらい休憩します。 手術直後は、笑気麻酔の影響が残っていたり、緊張から解放されてふらつくことがあります。安全のため、スタッフが付き添い、休憩室で状態が安定するまで休んでいただきます。また、術後の眼圧や状態を確認するための時間でもあります。
立ち上がるときはゆっくりと。ふらつきを感じたら、すぐにスタッフにお知らせください。術眼は少しぼやけて見えたり、まぶしく感じたりすることがありますが、正常な反応です。休憩中、手術した目をこすったり触ったりしないでください。
💊 術後説明と帰宅
薬の説明などを行った後、保護メガネをして、徒歩で帰宅していただきます。
- 薬の説明:術後は感染予防・炎症抑制のために複数の点眼薬を使用します。正しい点眼方法、順番、回数を理解していただくことが、良好な術後経過のために重要です。
- 保護メガネ:術後の眼は切開創が完全に治癒していないため、外部からの衝撃、ホコリ、細菌から保護する必要があります。特に就寝時は無意識に目をこする可能性があるため、保護が必要です。
点眼薬の説明をしっかり聞いてください。分からないことがあれば、遠慮なく質問してください。
- 保護メガネは、少なくとも指示された期間は必ず装着してください。
- 帰宅後、目をこすらない、水が入らないようにする、重いものを持たないなどの注意事項を守ってください。
- 翌日の診察まで、違和感があれば連絡してください。
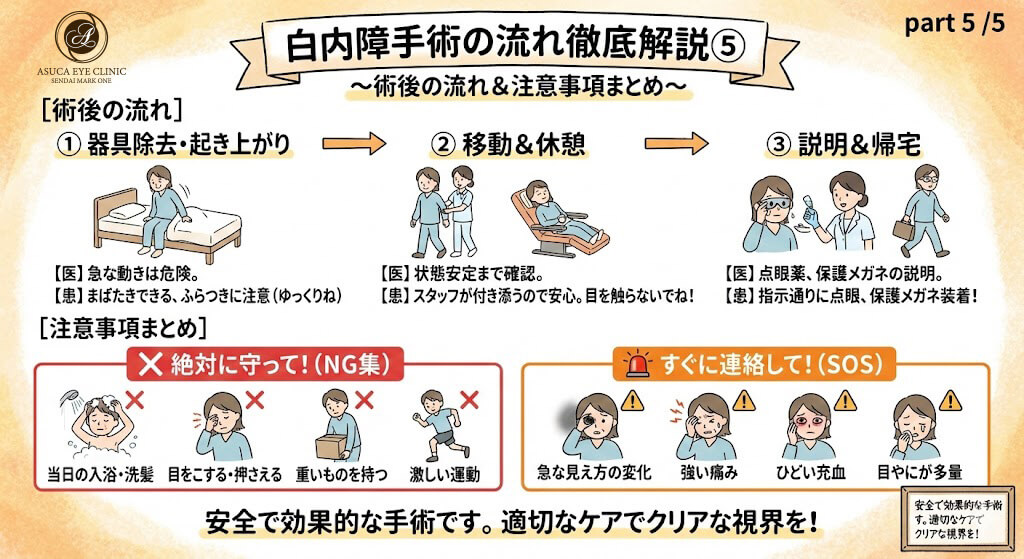
⚠️ 術後の注意事項
🚨 術後に守っていただきたいこと
- 当日は入浴・洗髪を避けてください(医師の指示に従ってください)
- 目をこすらない、押さえない
- 保護メガネを指示された期間装着する
- 処方された点眼薬を正しく使用する
- 重いものを持ち上げない
- 激しい運動を避ける
🆘 すぐに連絡が必要な症状
- 急な見え方の変化
- 強い痛み
- 充血がひどくなった場合
- 目やにが多量に出る
- 視野が欠ける
これらの症状がある場合は、すぐにご連絡ください。
❓ よくある質問(FAQ)
- 白内障手術は痛いですか?
- 点眼麻酔と笑気麻酔を使用するため、ほとんど痛みを感じません。消毒液による一時的なしみる感覚がありますが、数秒で収まります。手術中は「触られている」「圧がかかっている」という感覚はありますが、痛みとして感じることは稀です。
- 手術中は目を開けていなければいけませんか?
- 開瞼器という器具でまぶたを開いた状態で固定するため、患者さんが意識的に目を開けている必要はありません。「目を閉じたい」と思っても大丈夫です。器具が目を開いた状態を維持してくれます。
- 手術にはどのくらいの時間がかかりますか?
- 手術自体は通常10〜20分程度です。ただし、白内障の進行度や眼の状態によって多少前後することがあります。術前準備や術後の休憩を含めると、来院から帰宅まで2〜3時間程度を見込んでください。
- 手術後、すぐに見えるようになりますか?
- 多くの方は手術直後から視界の改善を感じます。ただし、点眼薬の影響や一時的な角膜のむくみなどで、完全な視力回復には数日〜数週間かかることがあります。個人差がありますが、翌日の診察時にはかなり見えるようになっている方がほとんどです。
- 手術後、いつから仕事に復帰できますか?
- デスクワークなど軽い作業であれば、翌日〜数日後から復帰可能な方が多いです。ただし、埃っぽい環境での作業や重労働は1〜2週間控えていただくことをお勧めします。具体的な復帰時期は、術後の経過を見て医師が判断します。
- 両眼同時に手術できますか?
- 通常は片眼ずつ、数日〜1週間程度の間隔を空けて手術を行います。これは万が一の感染症リスクを考慮し、また片眼の術後経過を確認してから次の手術を行うためです。
- 手術後、眼鏡は必要ですか?
- 眼内レンズの種類によって異なります。単焦点レンズの場合は、遠方または近方どちらかに焦点を合わせるため、眼鏡が必要になることが多いです。多焦点レンズを選択された場合は、眼鏡への依存度が大幅に減少します。術前にライフスタイルに合わせたレンズ選択をご相談ください。
- 手術中に咳やくしゃみが出たらどうなりますか?
- 咳やくしゃみが出そうになったら、我慢せずにスタッフにお伝えください。術者は一時的に器具を安全な位置に退避させて対応します。無理に我慢すると、突然の動きで危険な場合があります。
📝 まとめ
🌟 白内障手術の要点
- 手術時間:数分
- 麻酔:点眼麻酔+笑気麻酔で痛みはほとんどなし
- 切開:わずか2.2mmの小切開で縫合不要
- 入院:日帰り手術が可能
- 視力回復:多くの方は翌日から改善を実感
💡 手術を受ける際のアドバイス
- 事前の疑問や不安は、遠慮なく医師・スタッフに相談してください
- 手術中は深呼吸をしてリラックスし、正面のライトを見るように心がけてください
- 術後の点眼薬は処方通りに使用し、定期的な診察を受けてください
- 異常を感じたら、すぐに連絡してください
白内障手術は、現代医学で最も安全で効果的な手術の一つです。 適切な準備と術後ケアで、クリアな視界を取り戻しましょう。
📊 白内障手術の流れ一覧表
| 段階 | 手技 | 目的 | 患者さんの感覚 |
|---|---|---|---|
| 術前準備 | 麻酔点眼 | 痛みの遮断 | 少ししみる→感覚が鈍くなる |
| 散瞳・抗生剤・消毒点眼 | 視野確保・感染予防 | まぶしさ、しみる感覚 | |
| 手術室入室 | 清潔環境での手術 | ひんやり感 | |
| 仰向け体位 | 顕微鏡操作のため | ゆっくり倒れる | |
| 皮膚消毒 | 感染予防 | イソジンの匂い、冷感 | |
| 笑気麻酔 | リラックス効果 | ふわっとした心地よさ | |
| ドレープ・テープ固定 | 術野の清潔維持 | 引っ張られる感覚 | |
| 開瞼器装着 | まぶたの固定 | 目が開かれる感覚 | |
| 眼表面洗浄 | 細菌除去 | しみる感覚 | |
| 顕微鏡ライト調整 | 術野照明 | まぶしさ | |
| 手術 | ① 乱視測定・マーキング | 正確な乱視矯正 | 器具が近づく感覚 |
| ② サイドポート作成 | 補助器具の挿入口 | 圧迫感 | |
| ③ 粘弾性物質充填 | 前房維持・保護 | 視界のぼやけ | |
| ④ 前嚢切開(CCC) | 水晶体へのアクセス | 視界の変化 | |
| ⑤ 主切開作成(2.2mm) | 器具・IOL挿入口 | 圧迫感 | |
| ⑥ ハイドロダイセクション | 水晶体と嚢の分離 | 水が入る感覚 | |
| ⑦ 超音波装置挿入 | 水晶体除去の準備 | 器具が入る感覚 | |
| ⑧ 水晶体乳化吸引 | 濁りの除去 | 「ブーン」という音 | |
| ⑨ 皮質吸引 | 残存物除去 | 静かな吸引音 | |
| ⑩ 眼内レンズ挿入 | 屈折力の回復 | 見え方の変化 | |
| ⑪ 粘弾性物質除去 | 眼圧正常化 | 視界がクリアに | |
| ⑫ 乱視軸調整 | 乱視矯正の最適化 | 微調整の感覚 | |
| ⑬ 最終洗浄 | 感染予防 | しみる感覚 | |
| 術後 | 器具除去・起き上がり | 手術完了 | まばたき可能に |
| 休憩 | 状態安定化 | ふらつき感 | |
| 説明・帰宅 | 術後ケア指導 | 保護メガネ装着 |
●白内障手術についてはこちらのページをご覧ください。
●当院取扱い多焦点眼内レンズ・単焦点眼内レンズについてはこちらのページをご覧ください。
本記事は一般的な白内障手術の流れについて解説したものであり、個々の医療機関によって手順や方法が異なる場合があります。実際の手術については、担当医師の説明をよくお聞きください。本記事は医療アドバイスの代替となるものではありません。
ASUCAアイクリニック 仙台マークワンは、白内障手術(眼内レンズ手術)、硝子体手術、ICL・IPCL、目の周りやまぶたなどを治療する手術専門クリニックです。
当院は、一人ひとりに精密な検査と時間を確保するため、完全予約制としております。
予約のページから予約の上お越しください。
ご不明な点がございましたら、LINEやお問い合わせページにて対応しております。
アクセス
宮城県仙台市青葉区中央一丁目2-3 仙台マークワン11F
仙台駅直結徒歩2分
*県外から当院で自費手術を受けられる方を対象とした「交通費負担軽減制度(手術代金より1万円の充当)」を設けております。詳細はスタッフにお問い合わせください。
免責事項本記事は教育・情報提供を目的としており、個別の医療相談や診断・治療の代替となるものではありません。眼科治療を検討される場合は、必ず眼科専門医にご相談ください。医学情報は日々更新されるため、最新情報の確認も重要です。







