放射状角膜切開術後の眼内レンズ度数計算:特有の課題と最新アプローチ
放射状角膜切開術(Radial Keratotomy, RK)は1980~90年代に近視矯正のために広く行われた手術であり、現在これらの患者が白内障手術の年齢に達しています。RK後の眼内レンズ(IOL)度数計算は、通常眼と比較して著しく難しい課題となっています。
RK眼の特殊性
RK後の角膜は独特の特徴を持ちます。放射状に配置された複数の切開創により、角膜中心部は平坦化し、周辺部との差が生じます。また、日内変動が大きく、調節時や眼圧変化に応じて角膜形状が変化しやすいという性質があります。これらの要因により、標準的なケラトメトリーでは角膜屈折力を過小評価してしまうことが多く、結果として術後の遠視化を引き起こします。
専用計算式の発展
この問題に対応するため、2002年にMaloney氏はRK Modified Maloney Methodを提案し、角膜トポグラフィーの中心3mmゾーンから実効屈折力を算出する手法を確立しました。2004年にはAramberri氏がDouble-K Methodを応用したRK Double-K Methodを開発し、前房深度計算に術前推定K値を使用し、屈折力計算に術後K値を使用する二段階アプローチを導入しました。
最新の技術進歩
近年の技術革新により、より高度な計算手法が登場しています。2012年に導入されたBarrett True-K RK Formulaは、RK切開数を考慮して補正を行い、従来の計算式よりも高い精度を実現しています。また、2016年のOCT-Based RK Assessment Methodは、光干渉断層計(OCT)を用いて角膜前後面の実測値や切開深度を評価し、より正確な角膜屈折力を推定します。
特に注目すべきは2019年のKoch-Wang RK Methodで、角膜トポグラフィーとOCTデータを統合し、切開数や深度まで考慮した包括的アプローチを提供しています。
臨床的推奨
実際の臨床現場では、単一の計算式ではなく複数の方法を併用することが推奨されています。ASCRSオンラインカリキュレーターを利用して複数の計算結果を比較検討することが一般的です。
RK眼に対するIOL度数計算は、現状で最低限以下2つはやるべきです。
①ASCRS のpost RK formula https://iolcalc.ascrs.org/wbfrmCalculator3.aspx
②APACRS のBarrett TKによる post RK formula https://www.apacrs.org/disclaimer.asp?info=2
また、術前測定は同日の複数時間帯に行い、日内変動の影響を評価することも重要です。
さらに、術中収差計測(Intraoperative Aberrometry)を活用する施設も増えており、実際の術中測定値に基づいてIOL度数を微調整できるメリットがあります。
RK後の患者には特に丁寧な術前説明が必要で、予測誤差の可能性が高いことを伝え、二次的な調整の可能性も含めた計画が重要です。技術の進歩により精度は向上していますが、RK後眼の白内障手術は依然として高度な専門性を要する分野であり続けています。
計算誤差の原因(5つの要因)
RK後眼では特徴的な「遠視サプライズ」が起こりやすく、以下の5つの要因が複合的に作用します。
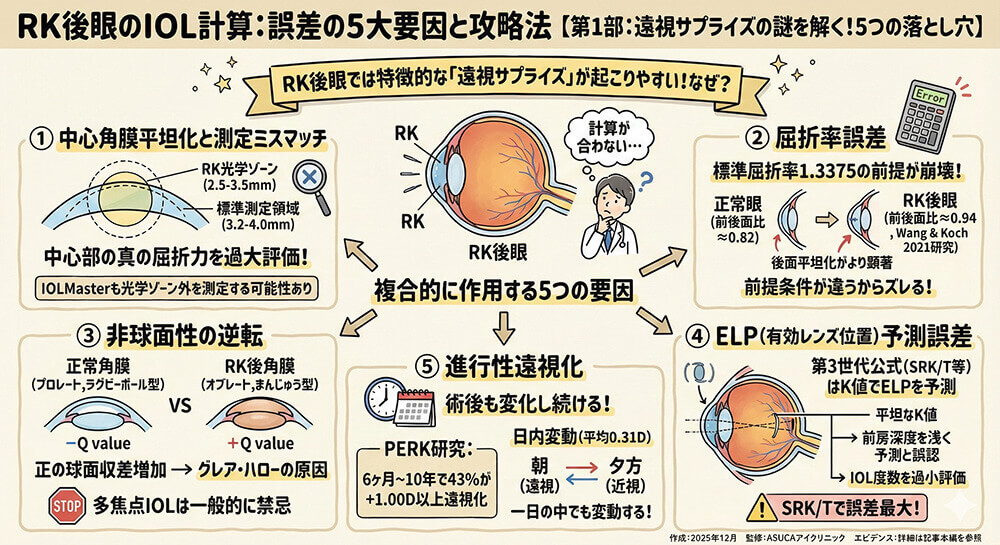
1. 中心角膜平坦化と測定ミスマッチ
RKの光学ゾーンは通常2.5〜3.5mmと小さく、標準的なケラトメトリー(3.2〜4.0mm領域を測定)では中心部の真の屈折力を過大評価します。IOLMasterは約2.5mm径で測定しますが、それでも光学ゾーン外を測定する可能性があります。
2. 屈折率誤差
標準ケラトメトリーは屈折率1.3375を前提としますが、これは正常眼の後面/前面曲率比(約0.82)に基づいています。Wang & Koch(2021)のAS-OCT研究では、RK後眼ではこの比が0.94と大きく異なることが判明しました。RKは前後両面を平坦化しますが、後面平坦化がより顕著です。
3. 非球面性の逆転
正常角膜はプロレート(Q≈−0.26)ですが、RK後はオブレート(正のQ値)に逆転します。これにより正の球面収差が増加し、グレア・ハローの原因となります。このため多焦点IOLは一般的に禁忌です。
4. ELP(有効レンズ位置)予測誤差
第3世代公式(SRK/T、Holladay 1、Hoffer Q)はK値をELP予測にも使用するため、平坦なK値から前房深度を浅く予測し、IOL度数を過小評価します。この誤差はSRK/Tで最大です。
5. 進行性遠視化
PERK研究では、RK後6ヶ月〜10年間で43%の患者が1.00D以上の遠視化を示しました。日内変動も平均0.31D(一部の患者では2〜3D)持続し、朝は遠視、夕方は近視にシフトします。
主要な計算方法
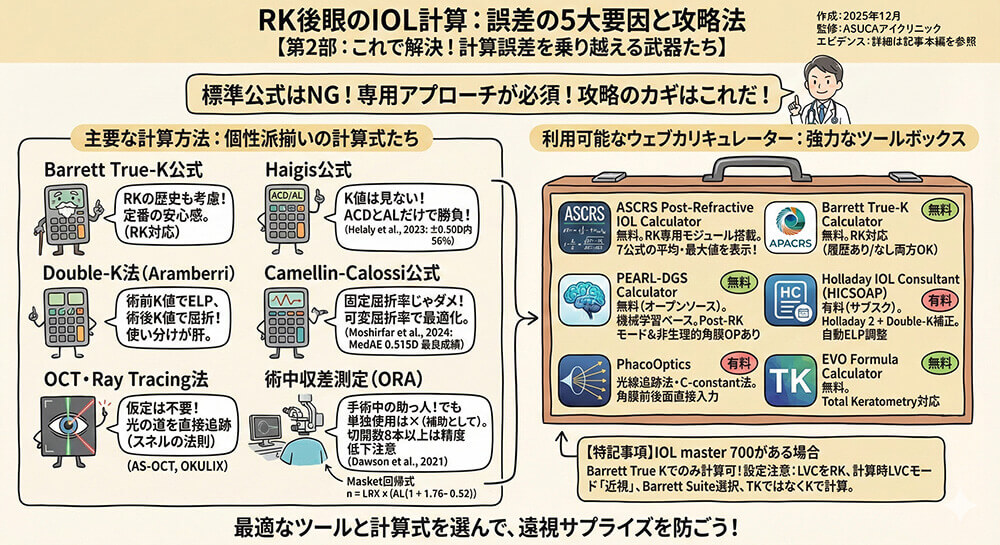
Barrett True-K公式
Haigis公式
K値ではなくACDとALのみでELPを計算するため、RK後のELP誤差に本質的に強いです。−0.50Dターゲットで使用すると、MedAE 0.38D、56%が±0.50D内を達成(Helaly et al., 2023)。
Double-K法(Aramberri法)
ELP計算には術前K値(または推定43.5D)を使用し、屈折計算には術後K値を使用することで、系統的ELP誤差を排除します。DK-SRK/T、DK-Holladay 1、DK-Hoffer Qとして利用可能。
Camellin-Calossi公式
固定屈折率ではなく可変屈折率を使用し、RK専用アルゴリズムを持ちます。Moshirfar et al.(2024)ではMedAE 0.515Dと最良の成績でした。
Masket回帰式
手術による屈折変化量に基づきIOL度数を調整: 調整IOL = IOL_post + (0.326 × ΔMR) + 0.101
OCT・Ray Tracing法
AS-OCTは角膜前後両面を直接測定し、屈折率仮定に依存しません。Ray tracing(OKULIX等)は個別の角膜形状データからスネルの法則で光線追跡を行います。
術中収差測定(ORA)
術前計算の補助として有価値ですが、単独使用は推奨されません。RK切開数が8本以上で精度低下。MedAE 0.48DでBarrett True-K NHと同等(Dawson et al., 2021)。
利用可能なウェブカリキュレーター一覧
1. ASCRS Post-Refractive IOL Calculator
URL: https://iolcalc.ascrs.org/
- RK専用モジュール搭載
- Barrett True-K (NH)、Haigis-L、Shammas-PL、DK-Holladay 1、Wang-Koch-Maloney、Potvin-Hill等7公式
- ASCRS Average(平均値)とASCRS Maximum Power(最大値)を表示
- 無料
2. Barrett True-K Calculator
URL: https://calc.apacrs.org/Barrett_True_K_Universal_2105/
- RK対応(履歴あり/なし両方)
- 無料(APACRS提供)
3. PEARL-DGS Calculator
- 機械学習ベースの厚レンズ公式
- 明示的なPost-RKモード搭載
- 「非生理的角膜」オプションで複雑症例にも対応
- オープンソース・無料
4. Holladay IOL Consultant (HICSOAP)
- Holladay 2公式 + Double-K補正
- 「Prior RK, LASIK, ALK」チェックボックスで自動ELP調整
- 有料(サブスクリプション)
5. PhacoOptics
URL: https://www.phacooptics.net/
- Olsen光線追跡法・C-constant法
- K値ベースELP予測を回避
- 角膜前後面曲率直接入力可能
- 有料
6. EVO Formula Calculator
URL: https://www.evoiolcalculator.com/
- Total Keratometry対応
- 無料
7 Barrett True K
もしIOL master 700が使用可能ならBarrett True Kでのみ計算できます。
患者登録時にLVCをRKにして、計算時にLVCモードを近視(近視矯正の場合)、Barrett Suiteを選び、TKではなく、Kにして計算。
●眼内レンズ度数計算について詳しくは、眼内レンズ度数計算についてのページをご覧ください。
ASUCAアイクリニック 仙台マークワンは、白内障手術(眼内レンズ手術)、硝子体手術、ICL・IPCL、目の周りやまぶたなどを治療する手術専門クリニックです。
当院は、一人ひとりに精密な検査と時間を確保するため、完全予約制としております。
予約のページから予約の上お越しください。
ご不明な点がございましたら、LINEやお問い合わせページにて対応しております。
アクセス
宮城県仙台市青葉区中央一丁目2-3 仙台マークワン11F
仙台駅直結徒歩2分
*県外から当院で自費手術を受けられる方を対象とした「交通費負担軽減制度(手術代金より1万円の充当)」を設けております。詳細はスタッフにお問い合わせください。
免責事項本記事は教育・情報提供を目的としており、個別の医療相談や診断・治療の代替となるものではありません。眼科治療を検討される場合は、必ず眼科専門医にご相談ください。医学情報は日々更新されるため、最新情報の確認も重要です。







